Relación entre la Periodontitis Crónica y la Aterosclerosis
Sep 02 de 2019 0
OD. CAROLINA MUÑÁZ P.1, DRA. MIREYA GARCÍA1 Especialista en Periodoncia. Cátedra de Periodoncia. Facultad de Odontología. Universidad Central de Venezuela. Caracas, Venezuela.
RESUMEN
En las últimas décadas, múltiples estudios epidemiológicos encontraron una asociación de riesgo entre las enfermedades infecciosas y la enfermedad cardiovascular; incluyendo a la periodontitis crónica, la cual se relaciona especialmente con la Aterosclerosis y el infarto agudo del miocardio. La pérdida de integridad del epitelio de unión, la penetración de algunas bacterias al tejido conectivo o bacteriemias transitorias indican que la infección periodontal tiene una repercusión sistémica. El objetivo de la presente revisión consiste en establecer los posibles mecanismos de asociación entre la Periodontitis Crónica y la Aterosclerosis.
Palabras clave: Periodontitis crónica, Aterosclerosis, Enfermedad cardiovascular, Enfermedad periodontal, Infección, Patógenos periodontales, Bacteriemia.
INTRODUCCIÓN
Durante los últimos años, diversos estudios reportan asociaciones epidemiológicas entre la Periodontitis Crónica y la Aterosclerosis, algunos de ellos indican que individuos con alguna enfermedad cardiovascular tienen enfermedades periodontales o son edéntulos. Según Padilla et al. 2007, la inflamación crónica en el periodonto ocasionada por bacterias periodontopatógenas, potencia la estimulación de mediadores celulares y humorales de la inflamación relacionada con la Aterosclerosis. Estas asociaciones se evidencian controlando otros factores de riesgo tales como la edad, el sexo, nivel de ingreso, presión sistólica, colesterol total, LDL, obesidad, dieta, índice de masa corporal, diabetes, sedentarismo y estrés. En el saco periodontal se encuentran una gran cantidad de bacterias Gram-negativas que entran en contacto con el tejido subyacente y con los vasos sanguíneos. El tropismo mediante el cual los microorganismos colonizan la placa ateromatosa es un mecanismo no conocido, pero se acepta que a partir de esta infección periodontal se origina una bacteriemia crónica subclínica a consecuencia de la cual se produce una liberación periódica de citocinas como la PCR, la 1-antitripsina, la haptoglobina, el fibrinógeno, los tromboxanos, la IL-1,6,8 y el factor de necrosis tumoral, que también pasan a la circulación general. Por lo tanto, la pérdida de la integridad epitelial de los tejidos periodontales permite el paso de bacterias al torrente sanguíneo, desarrollándose bacteriemias que serían proporcionales en intensidad y duración a la gravedad de la enfermedad periodontal. De esta manera se crea un estado crónico de intercambio de bacterias y sus productos, que no es apreciable por el paciente, por el médico o por el odontólogo, favoreciendo la posibilidad de generarse un daño orgánico a distancia (1,2,3).
En el saco periodontal se encuentran una gran cantidad de bacterias Gram-negativas que entran en contacto con el tejido subyacente y con los vasos sanguíneos.
En la presente revisión se muestran los posibles mecanismos de asociación entre la Periodontitis Crónica y la Aterosclerosis.
MECANISMOS DE ASOCIACIÓN ENTRE LA PERIODONTITIS CRÓNICA Y LA ATEROSCLEROSIS PRIMER MECANISMO
El efecto directo de las bacterias periodontopatógenas y sus endotoxinas sobre las plaquetas. Estos microorganismos inducen la activación y la agregación plaquetaria a través de la expresión de factores de virulencia llamadas proteínas asociadas a la agregación plaquetaria tipo colágeno, que promueven la formación de células espumosas y la acumulación de colesterol en la capa íntima arterial; estimulando de esta manera la formación de trombos, y así exacerban la progresión de ateromas y promueven los eventos isquémicos.(4,5,6)
SEGUNDO MECANISMO
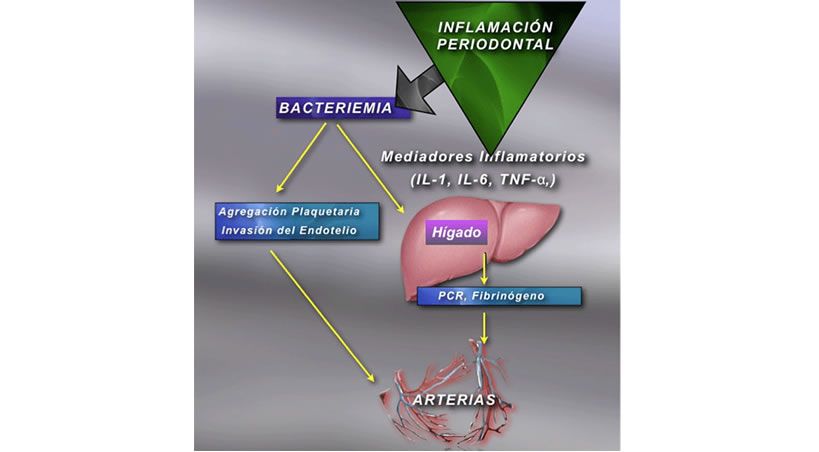
La disfunción endotelial a distancia por efecto de los mediadores proinflamatorios producidos en la periodontitis crónica. (Fig. 1)
La inflamación y el daño tisular de los tejidos periodontales inducen la producción de citocinas proinflamatorias tales como: interleucina 1, factor de necrosis tumoral alfa y prostaglandina E2, estos mediadores inflamatorios alteran la homeostasis vascular a distancia. La proteína C-reactiva y el fibrinógeno, que están aumentados en muchos pacientes con periodontitis crónica pueden provocar eventos como adhesiones intercelulares por expresión de las moléculas ICAM-1 y VCAM-1 así como la formación de coágulos. Las proteínas de fase aguda en especial, la proteína C-reactiva es un factor de riesgo para la Aterosclerosis.(4,5,6) TERCER MECANISMO La respuesta autoinmune por acción de proteínas de choque térmico, que son proteínas presentes en las bacterias y en humanos. (Fig. 2) Los lipopolisacáridos bacterianos son capaces de disparar una respuesta de tipo autoinmune por reacción cruzada con las proteínas de choque térmico. La respuesta inflamatoria sistémica contra estos antígenos bacterianos favorece el desarrollo de Aterosclerosis y enfermedad coronaria; así, un título elevado de anticuerpos anti-HSP 65/60 se correlaciona fuertemente con el desarrollo de Aterosclerosis.(4,5,6)
Fuente y articulo completo: plusodontologia.com